迟强医生的科普号
- 精选 什么是肠梗阻(麻痹性肠梗阻、动力性肠梗阻)
肠梗阻(麻痹性肠梗阻、动力性肠梗阻)是由于肠道的正常收缩运动暂时停止而引起的肠梗阻。 * 腹部手术和妨碍肠道蠕动的药物是常见病因。 * 会出现腹胀、呕吐、便秘、绞痛和食欲减退。 * 通过X线可诊断。 * 患者需禁食及插鼻胃管。 与机械性肠梗阻相同的是,麻痹性肠梗阻也使肠内容物在肠道中停止运动。但与机械性肠梗阻不同的是,麻痹性肠梗阻罕有引起肠穿孔者。 麻痹性肠梗阻常发生于腹部手术后的 24~72 小时,尤其是在术中进行了某些肠道的操作。药物(特别是阿片类镇静药以及抗胆碱药物)也是常见的病因。其他原因有感染、腹腔血管内凝块形成,阻断肠道供血;动脉粥样硬化或动静脉损伤使肠道供血减少。肠道外疾病,如肾衰竭或甲状腺功能减低症,血电解质异常(如低钾血症或高钙血症)也可引起麻痹性肠梗阻。 症状和诊断 麻痹性肠梗阻的症状有腹胀、呕吐、严重便秘、食欲下降和腹部绞痛。 用听诊器检查腹部时,肠鸣音很少,甚至根本听不到肠鸣音。腹部X线检查显示肠袢膨大。 治疗 必须除去肠梗阻引起的肠腔内积液和积气。经鼻插管至胃或小肠,抽吸以减低胃肠内压力和减轻腹胀。在患者肠道功能未恢复正常之前,禁饮禁食。静脉应给予补液和电解质(如钠、钾、氯)补充。有时,如病变主要在大肠,可从肛门插管至大肠进行减压。
迟强 主任医师 哈医大二院 结、直肠肛门病外科5457人已读 - 精选 结肠癌和直肠癌
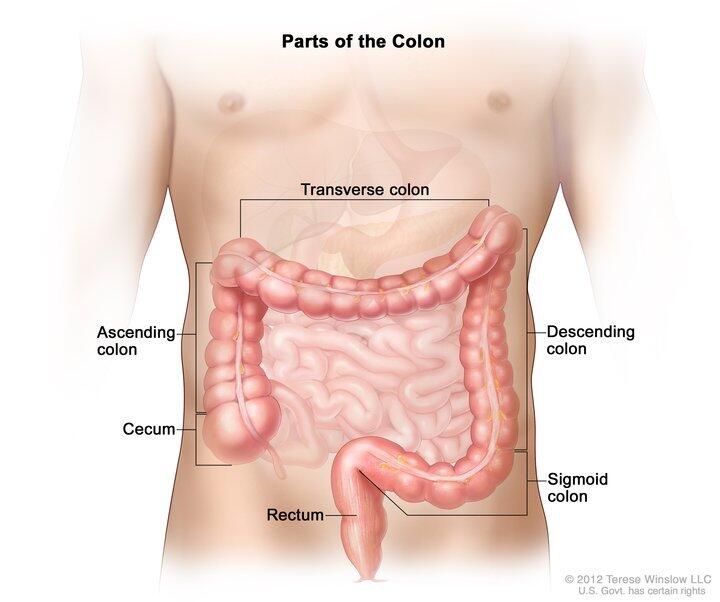
结肠癌和直肠癌,统称为结肠直肠癌。两者有许多相似的特征,因此在这一节中将统一作为一种癌症类型讨论。 结肠直肠癌是目前在男女性别的第三常见的癌症。部分由于筛查和预防的改进,1980年以来的发病率和死亡率一直在下降,在2016年,美国癌症协会估计将大约诊断出新的95,270病例;在美国,将有49190人死于大肠结肠癌。 解剖学 结肠和直肠是属于消化道,或胃肠(GI),系统的器官。该系统旨在分解食物,吸收营养和水,并从身体中移除废物。 大部分食物在胃中分解,然后释放到小肠,吸收大部分食物中的营养物质。小肠连接结肠,或大肠,由4个区域组成(根据位置划分而成):升结肠,横结肠,降结肠,和乙状结肠。 结肠的主要作用是从食品中吸收水和矿物质并且储存废物。废物从结肠中移动到消化系统的最后6英寸,也就是直肠,并通过肛门排出体外。 约95%的结直肠癌是由结肠和直肠内壁的腺细胞发展而来2。在腺细胞发展的癌症称为腺癌。癌症通常开始于内壁最内层,并缓慢生长到外层。下面的图像是结肠的横截面图。 风险因素 影响结直肠癌发展的风险因素有: 家族结直肠癌病史 个人慢性炎症性肠病史 年龄 富含红肉和加工肉类的食谱 过量饮酒 肥胖 缺乏运动 吸烟 微生物组成 这些风险因素的相对作用在不同类别的癌症中表现不同。因此,目前很难准确判定。下文会讨论其中一些因素。 结直肠癌家族病史 癌症可分为两类:分散性或家族性。分散性指的是只影响个人,没有既往家族病史的案例。家族性癌症则见于家族内几代人,近亲通常罹患同种癌症(兄弟姐妹或父子/女)。 一种可能是这些患者继承了相同的有缺陷的基因,从而导致了特定癌症的发生。有结直肠癌家族病史的个人通常有更高罹患癌症的风险。其风险大小取决于其亲属罹患癌症的类型。举例而言,当直系亲属确诊结直肠癌,患者本人罹患癌症的风险更大。亲属关系越近,患者和他们拥有相同含有缺陷基因的概率越大。遗传结直肠病例约占总结直肠癌病例的5%。 两种主要的结直肠癌易感综合症为家族性腺瘤性息肉病(FAP)和遗传性非腺瘤性直肠癌(HNPCC): 家族性腺瘤性息肉病(FAP):直肠或结肠内膜的异常生长称为息肉。常见息肉类型有:腺瘤息肉(腺瘤),增生性息肉,炎性息肉。增生性息肉和炎性息肉通常不会导致严重问题。但是腺瘤息肉可能导致癌症。 家族性腺瘤性息肉病是由于腺瘤性息肉蛋白(APC)基因变异导致的。在携带这一变异基因的患者体内,在结肠和直肠内长出成百上千的腺瘤性息肉。如果不加以治疗,其中一个或多个息肉很有可能会发展为癌症。这一类患者癌症发病的平均年龄为40岁。在检查中可以发现并移除腺瘤性息肉。 遗传性非息肉性结直肠癌(HNPCC): 遗传性非息肉性结直肠癌,又称林奇综合症,是由编码DNA修复蛋白的基因——MLH1和MSH2基因突变而导致的。其特征包括:平均45岁时出现癌症,癌症位于近端结肠,有更高风险产生结肠以外的其他癌症。HNPCC与结直肠出现息肉无直接关系。 关于MLH1和MSH2错配修复基因,详见:本页结直肠癌生物学一节。 年龄 对于几乎所有正在研究的癌症类别而言,正常细胞向癌症细胞的转变是一个分步、渐进的过程, 而癌症基因和抗癌基因的突变是必不可少的。这也是老年人易患癌症的原因之一。癌症细胞的产生依赖于同一细胞中的一系列突变。因为任何基因产生突变的可能性很小,所以在同一个细胞中产生不同突变的可能性其实非常小。对于一个70岁的老年人而言,其体内细胞有更多的时间积累癌症细胞所需的突变,但是在儿童身上这一可能性就很小。当然,儿童也有可能患癌症,但是老年人更易患癌症。超过91%的结直肠癌症患者年龄在50岁以上。下图显示美国直肠癌率关于患者年龄的函数。图片来自美国癌症研究中心。 饮食 结肠癌的发病与特定生活习惯有关,其中就包括饮食习惯。然而,确切分辨引发特定癌症的饮食十分困难。研究显示,长期大量饮酒和低叶酸饮食与结直肠癌发病风险的上升有关。另一方面,一些饮食因素与结直肠癌患病风险的降低有关。研究指出,富含水果蔬菜的饮食可能起到预防癌症的作用,而钙被认为是保护作用的重要一环。研究显示,在动物实验中,钙可以与脂肪酸、胆汁结合,降低他们对于结肠内膜细胞的有害影响。关于饮食因素对于结直肠癌发病风险的影响仍在讨论中。 肥胖 一些研究发现体重指数 (BMI)的增加与结直肠癌风险有关。这一关系在男性中尤为一致。男、女性风险不同可能是由于女性分泌雌激素,起到保护女性免得结直肠癌的作用。相比体重指数更低的女性,体重指数高的女性往往有更高的雌激素水平, 可能因此可以抵消体重指数增加的负面影响。 吸烟 研究发现吸烟与在结直肠中增生性息肉的增加有关。增生性息肉有时会发展成结直肠癌,但是并不是所有增生性息肉都会发展成癌症。吸烟和增生性息肉的关系更多取决于吸烟是否最近发生,而非吸烟的持续时间。 结直肠癌的预防 有证据指出,非甾体抗炎药(NSAID)的使用,例如阿司匹林,可能减少结直肠癌的发展。但是非甾体抗炎药可能增加出血风险,因此美国预防服务组织在2007年发布指出,不建议长期使用NSAID来预防结直肠癌。根据美国癌症学会2013年的报告,牛奶和钙的摄入,以及血液中高维生素D,可能减少患结直肠癌的风险。 微生物组成 2014年Wistar癌症研究所的一项研究指出,肠道菌群可能与肿瘤的生长、转移有关。研究人员相信特定肠道细菌可以帮助肿瘤生长,而另一些则无此作用。Wistar希望能够通过控制肠道菌群来防止结肠产生癌细胞。 症状 早期结直肠癌通常没有症状。美国癌症学会列举了一些与晚期结直肠癌有关的症状:3 直肠出血 带血粪便 (可为亮红色或深红色,与肿瘤位置有关) 排便习惯改变 结直肠区域痉挛 失血导致的贫血 虚弱、疲惫 食欲下降、体重下降 虽然这些症状可能有非结直肠癌的因素引起,仍需引起重视,并寻求医疗帮助来排除癌症的可能。 检测和诊断 最近几项结直肠癌筛查选项的兴起引发了复杂指导和建议的制定。虽然目前有许多不同测试的组合,但是作为一项有用的癌症预防工具,结直肠癌筛查还尚未加以利用。目前对测试的应用和一些医疗流程的负面看法可能使这些检测看上去缺乏吸引力或不必要。18结直肠癌是美国第二大导致死亡的癌症,因此结直肠癌筛查不仅十分必要,而且有益。结肠癌高风险人群应该比普通风险 人群更早开始筛查。在确诊之后,有几项治疗方案可供选择。 美国癌症学会全国指导推荐50岁以上的普通风险人群定期筛查,有以下几项选项: 检测息肉和癌症的技术手段: 每五年一次乙状结肠镜检查,或 每十年一次直肠镜检查, 或 每五年一次双钡灌肠造影 每五年一次CT 结肠镜检查(虚拟结肠镜检查) 主要用于检测癌症的筛查方法20 数字直肠检查 粪便隐血试验愈创木便隐血试验(gFOBT) (每年) 粪便免疫化学试验(FIT) (每年) 粪便DNA检测 (sDNA 检测) (间隔不定)
 迟强 主任医师 哈医大二院 结、直肠肛门病外科4142人已读
迟强 主任医师 哈医大二院 结、直肠肛门病外科4142人已读 - 医学科普 肠瘘是由什么原因引起的?
(一)发病原因 肠瘘的常见原因有手术、创伤、腹腔感染、恶性肿瘤、放射线损伤、化疗以及肠道炎症与感染性疾病等方面。临床上肠外瘘主要发生在腹部手术后,是术后发生的一种严重并发症,主要的病因是术后腹腔感染,吻合口裂开、肠管血运不良造成吻合口瘘。小肠炎症、结核、肠道憩室炎、恶性肿瘤以及外伤伤道感染,腹腔炎症、脓肿也可直接穿破肠壁而引起肠瘘。有些为炎性肠病本身的并发症,如Crohn病引起的内瘘或外瘘。根据临床资料分析,肠瘘中以继发于腹腔脓肿、感染和手术后肠瘘最为多见,肠内瘘常见于恶性肿瘤。放射治疗和化疗也可导致肠瘘,比较少见。 (二)发病机制 1.病理改变分期 典型肠瘘的发生发展一般经历4个阶段,相继出现以下病理改变: (1)腹膜炎期:主要发生于创伤或手术后1周以内。由于肠内容物经肠壁缺损处漏出,对漏口周围组织产生刺激,引起腹膜炎症反应。其严重程度依瘘口的位置、大小、漏出液的性质和数量不同而异。高位、高流量的空肠瘘,漏出液中含有大量胆汁、胰液,具有强烈的消化、腐蚀作用,而且流量大,常常形成急性弥漫性腹膜炎。瘘口小、流量少的肠瘘则可形成局限性腹膜炎。 (2)局限性脓肿期:多发生于肠瘘发病后7~10天。由于急性肠瘘引起腹腔炎症反应,腹腔内纤维素渗出,引流作用,大网膜的包裹,肠漏周围器官的粘连等等,使渗漏液局限、包裹形成局限性脓肿。 (3)瘘管形成期:上述脓肿在没有及时人为引流情况下,可发生破溃,使脓腔通向体表或周围器官,从肠壁瘘口至腹壁或其他器官瘘口处,形成固定的异常通路,脓液与肠液经过此通道流出。 (4)瘘管闭合期:随着全身情况的改善和有效治疗,瘘管内容物引流通畅,周围组织炎症反应消退以及纤维组织增生,瘘管将最后被肉芽组织充填并形成纤维瘢痕而愈合。 2.病理生理改变 肠瘘出现后,除了原有疾病引起的病理生理改变外,肠瘘本身也会引起一系列特有的病理生理改变,主要包括:水电解质和酸碱紊乱、营养不良、消化酶的腐蚀作用、感染以及器官功能障碍等方面。依据瘘口的位置、大小、流量以及原有疾病的不同,对机体造成的影响也不相同。瘘口小,位置低、流量少的肠瘘引起的全身病理生理改变小;高位、高流量的瘘则引起的病理生理改变比较明显,甚至出现多器官功能衰竭(MOF),导致患者死亡。 (1)水电解质和酸碱紊乱:肠瘘按其流出量的多少,分为高流量瘘与低流量瘘。消化液丢失量的多少取决于肠瘘的部位,十二指肠、空肠瘘丢失肠液量大,也称高位肠瘘,而结肠及回肠瘘肠液损失少称低位肠瘘。大量肠液流失引起脱水、电解质和酸碱紊乱,甚至危及患者生命。 (2)营养不良:因肠液丢失,肠液中营养物质和消化酶丢失,消化吸收功能发生障碍,加上感染等因素,更是加重了营养不良,其后果与短肠综合征相同。 (3)消化酶的腐蚀作用:肠液腐蚀皮肤可使皮肤发生糜烂和溃疡甚至坏死,消化液积聚在腹腔或瘘管内,可能腐蚀其他脏器,也可能腐蚀血管造成大量出血,伤口难以愈合。 (4)感染:肠瘘一旦发生后,由于引流不畅而造成腹腔内脓肿形成。肠腔内细菌污染周围组织而发生感染,又因消化酶的腐蚀作用使感染难以局限,如肠瘘与胆道、膀胱相通则引起相应器官的感染,甚至发生败血症。 水电解质和酸碱平衡紊乱、营养不良和感染是肠瘘病人的三大基本病理生理改变,尤其是营养不良和感染在肠瘘病人往往比较严重,而且互为因果,形成恶性循环,可引起脓毒血症和多器官功能障碍综合征(MODS),最后出现MOF而死亡。
迟强 主任医师 哈医大二院 结、直肠肛门病外科3122人已读





